Остеосинтез костей. Суть метода, показания, эффективность
Термин «остеосинтез» в дословном переводе с древнегреческого означает соединение костей; в англоязычной медицине распространен также синоним «внутренняя фиксация» (internal fixation), который также достаточно точно отражает суть данного методологического направления в травматологической и ортопедической хирургии.
Археологические находки свидетельствуют о том, что первые попытки фиксации костей «изнутри» предпринимались уже много веков назад, – в частности, врачевателями центральноамериканских культур, – причем есть основания считать, что по меньшей мере некоторые такие вмешательства выполнялись задолго до смерти пациента, т.е. производились достаточно грамотно, обеспечивая прижизненное срастание и заживление переломов. Современная же научная парадигма остеосинтеза отсчитывает свою историю лишь примерно с середины ХIХ века. Вместе с тем, к рубежу ХХ-ХХI веков эта медицинская методология была уже настолько развита во всех отношениях (теоретическом, техническом, технологическом, реабилитационном и т.д.), что уверенно стала доминирующим или, как говорят в медицине, золотым стандартом лечения сложных переломов. В этой связи необходимо отметить общепризнанный вклад советской, а затем и российской школы в развитие теории и практики остеосинтеза (Г.А.Илизаров, М.В.Волков, О.Н.Гудушаури и мн.др.).
Суть метода
Остеосинтез относится к оперативным, хирургическим методам лечения.
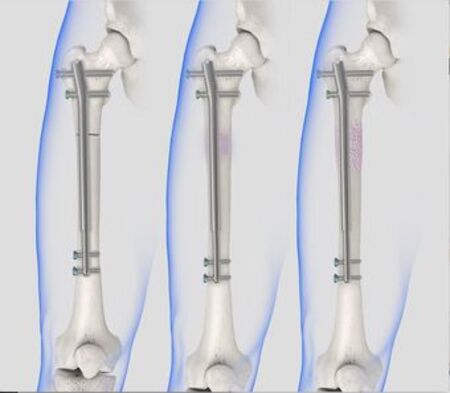
Первоочередными задачами являются антисептическая обработка, восстановление целостности тканей (в том числе мягких околокостных, что очень важно), но главное – репозиция костных сегментов и отломков, т.е. обеспечение того взаимного пространственного расположения костей и суставов, которое предусмотрено нормальной анатомией человеческого тела. Во многих случаях сделать это извне (например, вправлением и наложением гипсовой повязки) совершенно невозможно, как невозможно и обеспечить стабильное, надежное, механически устойчивое примыкание разобщенных сегментов – без чего, в свою очередь, кости либо срастутся неправильно, либо не срастутся вовсе. С целью фиксации применяются всевозможные искусственные приспособления, временная имплантация которых и составляет фундаментальную основу остеосинтетического метода. К настоящему времени разработаны самые разные конструкции, – спицы, внутрикостные штифты, гвозди, винты, пластины, шурупы и пр.
Такие фиксаторы остаются в теле пациента несколько месяцев, иногда до года и более, поэтому, – учитывая риск отторжения, нагноения, тканевой дегенерации, – должны изготавливаться из конструкционных материалов со свойствами максимальной биологической инертности. Сегодня это, в основном, сплавы металлов (нержавеющая сталь, хром, никель, кобальт, титан, молибден), однако со временем, по всей вероятности, будут внедрены синтетические материалы, по свойствам приближающиеся к характеристикам живых тканей и потому «незаметные» для иммунной системы, однако значительно более прочные.
Виды остеосинтеза. Как проходит операция?
Наиболее общая классификация делит методы остеосинтеза на наружные и погружные, – в зависимости от того, каким способом устанавливаются фиксирующие имплантаты. Всемирную известность получил, например, наружный чрескостный компрессионный дистрактор, или аппарат Илизарова. В группе погружных методов различают установку накостных, внутрикостных или чрескостных конструкций.
Процедура
Операция производится под общим наркозом и в сравнительно простых случаях занимает 50-100 минут. Впрочем, применительно к тем ситуациям, когда нет альтернативы остеосинтезу, какая-либо «простота» – не более чем фигура речи. Операция остеосинтеза сложна всегда, всегда уникальна (поскольку не бывает абсолютно идентичных случаев), и нередко она продолжается в течение многих часов, требуя высочайшей квалификации и ювелирного мастерства от всех членов хирургической бригады.
Показания и противопоказания. Эффективность
Наиболее распространенной областью применения остеосинтетической методологии является лечение сложных оскольчатых переломов трубчатых костей, внутрисуставных переломов, а также плохо срастающихся или неправильно сросшихся переломов, когда методом выбора становится реконструктивное вмешательство. Однако остеосинтез активно применяется и во многих других ситуациях: для устранения аномалий развития и приобретенных деформаций в различных элементах опорно-двигательного аппарата, в челюстно-лицевой хирургии и т.д.
К основным противопоказаниям относятся инфекционно-воспалительный процесс в зоне раны, выраженный остеопороз, некоторые заболевания кроветворной системы и ЦНС, тяжелое состояние больного при обширной открытой ране или политравме, и др.
Эффективность. Возможные осложнения
Как указано выше, остеосинтез является современным общепринятым методом, применяется во всем мире весьма широко и продолжает совершенствоваться. Накоплен достаточно большой массив медико-статистических данных, – и все же усреднять их следует с известной осторожностью: слишком многое зависит от своевременности вмешательства, характера перелома, его локализации, возраста пациента, качества имплантатов и множества других факторов. Анализ актуальных отечественных источников показывает, что примерно в 80-85% случаев удается добиться результатов, которые специалистами оцениваются как отличные или хорошие; на долю неудовлетворительных исходов приходится около 2-4%.
Отмечается, что нередко извлечение фиксаторов оказывается более сложной задачей, чем их установка, поэтому очень важно соблюдать оптимальные сроки и следовать хорошо отработанным технологиям, учитывая при этом все индивидуальные особенности случая.
Иногда приходится извлекать фиксаторы досрочно (при обоснованном подозрении на дегенеративно-дистрофический или атрофический процесс, при выраженном болевом синдроме или ином дискомфорте для пациента) или даже в экстренном порядке (например, при остром развитии гнойного инфекционно-воспалительного процесса в зоне установки, при нестабильности и угрозе смещения конструкции с риском повреждения окружающих сосудов, нервов и т.п.). В других случаях, напротив, рассматривается вопрос о пожизненном нахождении фиксатора в организме, поскольку это может оказаться целесообразней и безопасней (в отсутствие осложнений), чем подвергать пациента риску повторной хирургической травматизации.
По материалам medintercom.ru